祝欣雯,王卫兵,袁福兵,吴 鑫
慢加急性乙型肝炎肝衰竭(HBV-ACLF)是以慢性肝病急性恶化为特征的一种临床综合征,乙型肝炎病毒(HBV)感染激活是其重要的发病原因,造成严重的肝脏损伤,影响其解毒、排泄、合成和生物转化等功能,短期病死率较高,其中28 d病死率约为30%左右,而90 d病死率高达50%[1,2]。目前,临床多采用内科综合治疗HBV-ACLF患者,但如何预测近期预后仍存在一定的困难。近年来,有相关研究表明,全身炎症反应综合征(SIRS)与ACLF患者病情具有密切的关联[3,4]。中性粒细胞与淋巴细胞比值(NLR)是反映炎症反应的常用指标。新近研究指出,NLR与肝脏炎症状态密切相关[5]。白细胞介素6(IL-6)是具有明确促进炎症反应功能的细胞因子,在组织损伤和肝细胞再生等多个方面有一定的作用[6]。本研究检测了HBV-ACLF患者NLR和IL-6水平变化,以探讨应用它们预测短期预后的价值,现报道如下。
1.1 病例来源 2019年9月~2021年9月我院诊治的HBV-ACLF患者72例,男40例,女32例;
年龄为31~62岁,平均年龄为(46.2±5.5)岁。诊断符合《肝衰竭诊治指南》的标准[7]。排除标准:合并甲型、丙型和戊型肝炎病毒感染,合并药物性、酒精性、遗传代谢性、自身免疫性、脂肪性原因所致的肝衰竭,合并心、肾、肺等重要脏器疾病,经影像学或组织病理学检查诊断存在肝脏肿瘤或其他肿瘤肝转移,妊娠期或哺乳期妇女。
1.2 血常规和血IL-6测定 使用珠海科域生物工程有限公司提供的KV-800型全自动血细胞分析仪检测中性粒细胞和淋巴细胞计数,计算NLR=中性粒细胞/淋巴细胞×100%;
采用ELISA法测定血清IL-6水平(上海酶联生物科技有限公司);
常规检测血生化和凝血功能指标,计算终末期肝病模型(MELD)评分,MELD评分=9.6×ln[sCr(mg/dL)]+3.8×ln[TBIL(mg/dL)]+11.2×ln(INR)+6.4[8]。
1.3 治疗方法 给予常规内科综合治疗,加强病情监护,包括给予适量的人血白蛋白和血浆,积极纠正低蛋白血症、凝血功能障碍和水电解质紊乱,给予恩替卡韦抗病毒治疗、甘草酸二铵和促肝细胞生长素护肝,防治肝性脑病、脑水肿、肝肾综合征、肺部感染和消化道出血,必要时给予人工肝支持治疗。
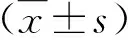
2.1 两组临床资料 比较72例HBV-ACLF患者28 d生存53例,死亡19例(26.4%);
两组性别(未显示)、并发肝肾综合征、肺部感染、消化道出血、HBV DNA、WBC和ALB水平比较,差异无统计学意义(P>0.05),死亡组年龄、肝性脑病占比、MELD评分、血清TBIL、INR、NLR和血清IL-6水平显著高于生存组,而PLT计数显著低于生存组(P<0.05,表1)。

2.2 影响近期预后的多因素 以年龄、肝性脑病、MELD评分、PLT计数、NLR和血清IL-6水平为自变量(年龄、MELD评分、PLT、NLR、IL-6均为连续变量,肝性脑病为有=1,无=0),以近期预后为因变量进行赋值(死亡=1,生存=0)。经Logistic回归分析,发现年龄、肝性脑病、MELD评分、NLR和IL-6均为影响近期预后的独立因素(P<0.05,表2)。

表2 影响近期预后的多因素分析
2.3 NLR和IL-6联合预测ACLF患者近期预后的效能 经ROC分析显示,NLR联合血清IL-6水平预测ACLF患者近期预后的灵敏度较高(图1、表3)。

图1 NLRI和L-6联合预测ACLF患者近期预后的ROC曲线

表3 各指标或联合预测近期预后的效能
HBV感染所致的ACLF在临床较为常见,发病率较高,是一种以肝衰竭为主要病理学改变的复杂性临床综合征。肝衰竭患者主要表现为凝血因子缺乏、胆红素升高等,肝脏的合成、分解和解毒功能严重受损,并发症多,预后极差。近年来,随着抗病毒药物的使用及人工肝支持治疗技术的不断发展,该病病死率有所降低[9]。本研究纳入72例HBV-ACLF患者,其28 d病死率为26.4%,低于既往研究报道[10],但仍处于较高的死亡水平。因此,临床积极分析影响预后的因素,并对预后进行早期评估和预测,对临床治疗方案的合理选择和调整具有重要的指导意义。
机体感染HBV后引起ACLF的发生机制与中性粒细胞、淋巴细胞等免疫细胞的浸润有关,会导致炎症性破坏和免疫损伤,同时会释放IL-6等炎症因子入血[11]。在一项回顾性队列研究中,在108利入住ICU的肝硬化患者中,ACLF患者NLR比未发生ACLF者更高,且经ROC曲线分析,发现NLR预测90 d病死率的AUC值为0.71[12]。另一项动物实验表明,急性炎症性IL-6驱动的反应可能会促进小鼠由稳定的慢性炎症状态转变为肝损伤[13]。基于此,本研究对HBV-ACLF患者NLR和血清IL-6水平进行了分析,结果显示死亡组NLR和血清IL-6水平显著高于生存组(P<0.05),与有关学者[14,15]报道的结果具有一致性。外周血中性粒细胞是机体免疫系统的重要组成部分,是反映感染或损伤的直接征象。ACLF患者肝细胞坏死会释放大量的炎症因子,激活体内免疫反应,从而导致大量粒细胞自骨髓迁移至外周血,且会释放一系列炎症因子和大量颗粒包含酶,上调炎症因子水平,介导中性粒细胞大量趋化聚集于肝脏,引起肝脏组织的炎症反应及氧化应激损伤,导致细胞结构的破坏和坏死,进一步加重肝损伤[16,17]。淋巴细胞属于适应性免疫系统,在疾病进展过程中对引发的炎症反应起到调节作用,其计数呈明显的降低趋势。中性粒细胞/淋巴细胞比值则会升高[18]。IL-6是由单核细胞、成纤维细胞、巨核细胞、T细胞等合成和分泌。在生理条件下,IL-6能维持肝组织稳态和肝脏再生能力[19,20]。ACLF患者机体出现肝功能损伤和炎症反应,免疫系统在终末期肝病阶段被过度激活,人体会迅速合成IL-6,其水平急速升高,通过刺激急性免疫反应和造血系统,从而促进机体的防御功能。当病情恢复时,IL-6的合成才恢复正常[21]。因此,HBV-ACLF死亡患者肝损伤更加严重,相应的中性粒细胞释放IL-6入血更多,而淋巴细胞会在瀑布式的炎症反应后大量凋亡,炎症因子水平却大幅提高[22]。本研究经多因素Logistic回归分析发现,NLR和血清IL-6水平均为近期预后的影响因素(P<0.05),表明随着NLR和血清IL-6水平的升高,HBV-ACLF患者短期死亡风险也随之增加,表明两者与近期预后密切相关。NLR和血清IL-6水平能反映肝脏损伤后继发的急性系统性炎症的严重程度。同时,本研究还表明,死亡组年龄、肝性脑病发生率、MELD评分显著高于生存组,而PLT计数显著低于生存组。经Logistic回归分析,发现年龄、肝性脑病、MELD评分均为影响近期预后的因素(P<0.05),其中年龄越大患者免疫功能越差,对外界的抵御能力越低,从而导致合并症发生率更高,潜在疾病病程更长,肝脏再生能力也越差,因此预后差。肝性脑病是由于门静脉-体循环分流异常或急慢性肝功能严重障碍所致,导致代谢紊乱,精神系统异常,且病情进展迅速,导致颅内高压及脑水肿,从而导致病情加重,预后变差。MELD评分与sCr、TBIL和INR均有密切的关联,相比传统的Child-Pugh分级,MELD具有综合性、连续性等优点,评估预后更加准确,其评分越高预后越差。另外,预后较差的患者凝血功能状态更差,PLT计数会异常降低。另外,根据ROC曲线分析显示,NLR和血清IL-6水平预测近期预后的截断点分别为4.93和10.92 pg/ml,其AUC值分别为0.818和0.903,联合预测的AUC值为0.970,显著高于单一指标,提示两者联合能提高预测的灵敏度。因此,NLR和血清IL-6水平可作为一种辅助指标用于HBV-ACLF患者的预后评估。但本研究纳入例数不多,且未对患者长期预后进行评估。在今后的研究中应进一步延长观察时间,跟踪本组患者的最终结局。
综上所述,NLR和血清IL-6联合预测HBV-ACLF患者近期预后有一定的临床应用价值,值得临床进行多中心的研究论证。
猜你喜欢肝性脑病粒细胞经方治疗粒细胞集落刺激因子引起发热案1则中国民间疗法(2021年14期)2021-08-30轻微型肝性脑病的扩散张量成像研究中国临床医学影像杂志(2021年5期)2021-08-13肝硬化患者合并轻微肝性脑病的治疗时间临床肝胆病杂志(2017年4期)2017-03-06扩散张量成像MRI 在CO中毒后迟发脑病中的应用山西大同大学学报(自然科学版)(2016年2期)2016-12-12瑞甘治疗肝性脑病的疗效研究哈尔滨医药(2016年3期)2016-12-01邯郸市中医院脑病科河北中医(2016年12期)2016-03-08醒脑静联合门冬氨酸鸟氨酸治疗肝性脑病的疗效观察西南军医(2016年3期)2016-01-23纳洛酮治疗肺性脑病33例的疗效观察中国卫生标准管理(2015年25期)2016-01-14嗜酸性粒细胞增多综合征的治疗进展医学研究杂志(2015年3期)2015-06-10误诊为嗜酸粒细胞增多症1例分析中国当代医药(2015年21期)2015-03-01


