东贤进,苏 伟,李连生,谢 智,高军林
相关统计学资料[1,2]显示,在所有恶性肿瘤中原发性肝癌(PLC)的致死率较高,其中肝内胆管细胞癌(intrahepatic cholangiocarcinoma,ICC)也较为常见。ICC起源于肝管汇合部二级分支及其以上的胆管上皮细胞,属于症状隐匿、预后差的原发恶性肿瘤。目前,ICC患病群体正呈现逐年增多的趋势[3,4]。肝切除术是提高ICC患者生存率的重要治疗手段。既往临床最常采用的手术治疗方案为开腹肝切除术(open hepatectomy,OH),其优势在于术中暴露肿瘤视野更广、病灶切缘易于控制,但其创口较大,患者术后恢复进程较缓慢,感染的风险也增大[5,6]。近年来,随着腹腔镜技术的不断发展,腹腔镜肝切除术(laparoscopichepatectomy,LH)也越来越广泛地应用于肝癌的临床治疗。LH的优势在于创伤小、术后恢复快,但可能存在肿瘤暴露不理想或切缘不易控制等问题[7]。本研究旨在比较采取LH与OH治疗ICC患者对疗效的影响,现报道如下。
1.1 病例来源 2018年2月~2021年2月我院诊治的ICC患者122例,男性74例,女性48例;
年龄为39~66岁,平均年龄为(47.32±6.45)岁。符合《原发性肝癌诊疗规范》[8]的诊断标准,经术后组织病理学检查诊断为胆管细胞癌。肿瘤直径为2.2~8.4 cm,平均为(5.53±1.50)cm;
肿瘤分期:23例ⅠA期、26例ⅠB期、54例Ⅱ期、19例Ⅲ B期。纳入患者均为单发病灶,未发生肿瘤远处转移,肝功能Child-Pugh分级为B级或以上,既往无肝切除术史。排除标准:(1)超声检查或腹腔镜检查显示患者肝内病灶破裂;
(2)合并消化道出血;
(3)在腹腔镜肝切除术过程中中转开腹手术。采用随机数字表法将患者分为对照组61例,接受OH术,和观察组61例,接受LH术,两组性别、年龄、肿瘤直径和肿瘤分期等一般资料比较无统计学差异(P>0.05),具有可比性。本研究符合《赫尔辛基宣言》,患者或其亲属签署知情同意书。
1.2 手术方法 在行OH时,气管插管,行吸入与静脉复合全身麻醉,建立血管通路。切开腹腔,逐层分离皮下组织,使用腹腔拉钩完全暴露手术区域,直接观察腹腔是否存在积液、癌灶定位、肿瘤是否破裂等情况。阻断第一、第二肝门,夹闭周围大血管和胆管,在肿瘤周围30 mm处对部分肝脏组织实施钳夹切除,然后使用止血材料和氩气刀在肝断面止血,并用生理盐水冲洗。在创面敷上止血材料,放置引流管,逐层缝合创口,将切除的组织送病理学检查;
在行LH时,具体手术步骤以腹腔镜肝切除专家共识和手术操作指南为参考,患者取仰卧位,适当抬高头部,垫高右腰。气管插管,行吸入与静脉复合全身麻醉。在脐边缘作一10 mm切口,建立气腹(维持腹压在12~15 mmHg),置入腹腔镜,以此为中心呈扇形分布作3~4个Trocar。在腔镜下观察腹腔是否存在积液、癌灶定位、肿瘤是否破裂等情况。根据病灶实际位置、体积和周围血管等情况确定手术入路,暴露肿瘤部位,依次处理第三肝门(将肝短静脉游离之后钳夹血管并离断,在下腔静脉设置隧道,游离尾状叶)、第一肝门(阻断肝门后游离门静脉、肝动脉和尾状叶分支,钳夹血管)、第二肝门(向右牵拉第一肝门,从左游离尾状叶,距肿瘤10 mm处作一预切线,游离肝组织,及时钳夹周围大血管和胆管,然后以上述方法从右侧游离尾状叶,至完整切除肿瘤及其周围组织)。使用止血材料和氩气刀在肝断面止血,并用生理盐水冲洗,在创面敷上止血材料,放置引流管,逐层缝合创口,将切除的组织送病理学检查。
1.3 血清检测 采用ELISA法检测血清C反应蛋白(C reactive protein,CRP)、皮质醇(cortisol,Cor)和白细胞介素-6(interleukin-6,IL-6,上海联硕生物科技有限公司)。
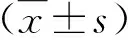
2.1 两组围手术期指标比较 LH组在手术时长、术中失血量、术后肛门首次排气和术后住院日方面均显著短于或少于0H组(P<0.05,表1)。
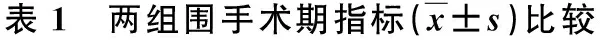
2.2 两组血清应激指标比较 在术后3 d时,LH组血清CRP、Cor和IL-6水平显著低于0H组(P<0.05,表2)。
2.3 两组血生化指标比较 在术后7 d时,LH组血清AST水平显著低于0H组(P<0.05,表3)。

2.4 两组不良事件发生率比较 在术后30 d时,LH组不良事件发生率显著低于0H组(P<0.05,表4)。

表4 两组不良事件发生率(%)比较
2.5 两组术后肿瘤复发和病死率比较 在术后随访半年时,LH组肿瘤复发2例(3.3%),死亡2例(3.3%),OH组分别为1例(1.6%,P>0.05)和3例(4.9%,P>0.05)。
在我国,ICC发病率较高,是恶性肿瘤患者的主要致死病因之一[9,10]。肝切除术是国内外治疗肝癌的首选方法,通过彻底切除癌灶并留足以支持生理所需功能的肝组织来提高患者的生存期[11,12]。既往治疗经验[13,14]表明,传统的OH拥有良好的手术暴露视野,进而保障肝癌患者获得理想的癌灶清除率,但其巨大切口的缺点也为术后康复带来了诸多不便,患者腹腔其他组织和肢体活动力都受到不良影响。此外,切口愈合慢,并发症发生风险也增加。近年来,腹腔镜等微创技术的发展极大地改善了外科手术的术后恢复进程。LH患者切口愈合速度更快,术后营养补充更及时,更有利于早期康复,但受到手术视野的局限,癌灶切除可能不彻底[15,16]。两种手术均存在不同的优缺点,因此在临床治疗过程中需结合不同手术患者的实际情况进行深入的分析,作出选择,以期获得更大的收益。
本研究结果显示,LH平均手术时长、术中失血量、术后肛门首次排气时长和术后住院日显著短于或少于0H,表明LH可以进一步提升手术切除速度,减小组织出血风险,且还有益于加快患者术后胃肠道等生理功能的恢复,促进其出院进程。相比于OH,腹腔镜技术提高了肝切除术的治疗效率和术后恢复质量[17]。LH在术中仅需作一5 cm左右的切口,置入高清镜头后可清晰获得腹腔内部组织结构特征征象,且操作更为轻柔,所需切除组织更少,故极大地节省了手术时间,患者术后疼痛较轻,恢复更迅速[18]。本研究深入观察了两组血清炎症应激指标,结果发现LH术后血清CRP、Cor和IL-6水平显著低于0H术后,提示LH对机体内环境稳定性的影响更小,具更轻的应激反应,与其手术切口更小、对病灶周围正常组织干预更少等原因有关。LH的微创优势在抑制患者体内应激反应方面存在一定的益处[19]。通常,CRP升高反映机体受损伤因素侵袭或组织损伤,后者可激活吞噬细胞功能,以清除损伤组织或致病物质。当机体内部组织遇到过度损害后,抗压应激激素Cor会升高并激活机体防御机制。IL-6也会在外科手术等过程中快速分泌。本研究在LH治疗后CPR、Cor和IL-6等水平升高比OH术后低,可能在于其组织损伤范围更小,机体内部急性炎症反应更轻微[20]。此外,本研究也对两组患者手术前后的肝功能进行观察对比,结果显示,在术后LH组血清AST水平显著低于0H组,提示LH对肝功能的影响更轻微[21]。
本研究结果显示,在术后LH组不良事件发生率显著低于0H组,提示腹腔镜手术可进一步减少手术并发症。接受LH治疗的肝癌患者术后不良事件发生率明显更低[22]。有研究显示,LH与OH治疗肝癌患者术后不良事件发生率无显著性差异,可能原因与手术操作技术、样本个体性差异、随访观察时间等有关。与OH手术比,LH术在一定程度上避免了肝脏内部及其周围组织的大范围损伤,切口更小,从而有效地控制了损伤范围[23]。本研究对两组患者均开展了为期半年的随访观察,结果显示,LH术后肿瘤复发率和病死率与0H术比无统计学差异,提示两种手术均可以有效清除ICC癌灶,减少肿瘤复发和死亡风险[24]。由于本研究随访时间较短,还不知道术后1年或更长时间的治疗效果。有关ICC患者在接受LH或OH治疗后的远期生存差异仍有待后续长期随访。
综上所述,相比于OH术治疗,采取LH术更有益于促进ICC患者术后恢复,同时有助于减轻机体应激反应,提高肝功能恢复水平,短期预后较好。
猜你喜欢癌灶肝门胆管MRI-DWI对肝细胞癌经导管动脉化疗栓塞术后复发微小癌灶的诊断价值中国现代医学杂志(2022年23期)2022-12-25肝吸虫感染致胆管损伤及胆管癌的相关研究进展传染病信息(2022年2期)2022-07-15肝内胆管结石一例及诊断体会中国典型病例大全(2022年12期)2022-05-13探讨CT对乙肝肝硬化相关性小肝癌(SHCC)的诊断价值数理医药学杂志(2021年12期)2021-12-23联合半肝切除与围肝门切除治疗肝门部胆管癌的疗效昆明医科大学学报(2021年10期)2021-12-02巨噬细胞移动抑制因子在肝门部胆管癌中的表达及其临床意义现代临床医学(2021年5期)2021-11-02乳腺癌多发性癌灶的相关因素分析与临床研究中国医药指南(2019年31期)2020-01-02超声评分法对甲状腺微小乳头状癌中央区淋巴结转移风险的预测价值浙江医学(2019年6期)2019-04-12人工胆管生物医学工程学进展(2018年1期)2018-03-26肝门部胆管癌47例临床分析中国当代医药(2015年26期)2015-03-01


